Dlaczego wyleczyliśmy z HIV tylko 10 pacjentów?
HIV to infekcja, którą straszy się nas od pokoleń i to właśnie tego wirusa boimy się najbardziej ze wszystkich chorób wenerycznych. Ale nie ma co się dziwić. Miliony osób straciło przez niego życie, naukowcy do dzisiaj nie są w stanie opracować na niego leku, a do tego liczba zakażeń w Polsce wciąż rośnie. Czy jednak ta panika jest uzasadniona? W końcu 10 pacjentów wyleczyło już swoje zakażenie, a to oznacza, że musimy być blisko skutecznego lekarstwa, prawda? No nie do końca...

Ten artykuł możesz też wysłuchać w formie filmu na YouTube lub słuchowiska na Spotify.
HISTORIA
Wirus HIV trafił do nas od małp, ale spokojnie… nikt nie zabawiał się z szympansem. Przynajmniej mam taką nadzieję. Mniej więcej w latach 20. XX wieku społeczności Afrykańskie polowały na szympansy, co powodowało częsty kontakt z ich krwią i to zapewne w ten sposób wirus zaraził pierwszego człowieka. Naukowcy sądzą, że mogło mieć to miejsce w okolicach dzisiejszej Kinszasy, jednak dopiero kilkadziesiąt lat później zakażenie rozprzestrzeniło się poza Afrykę i dzisiaj HIV występuje już na całym świecie.
Dzisiaj w Polsce żyje około 35 tysięcy osób zakażonych wirusem, co oznacza, że mniej więcej jedna na tysiąc osób, które codziennie spotykamy, będzie nosicielem. Nie ma jednak żadnego powodu, by się ich obawiać – HIV nie przenosi się podczas zwykłych, codziennych kontaktów. Rozmowa, uścisk dłoni, życie pod jednym dachem, przytulanie, korzystanie z tych samych ręczników czy sztućców, a nawet głębokie całowanie - żadna z tych czynności nie niesie za sobą żadnego ryzyka.
SPOSOBY TRANSMISJI
HIV przenosi się wyłącznie na trzy sposoby. Po pierwsze matka może zarazić dziecko podczas ciąży lub karmienia piersią. Takie sytuacje w Polsce zdarzają się niezwykle rzadko, ale każda kobieta planująca zajść w ciążę powinna przetestować się na HIV, bo w dzisiejszych czasach mamy metody, pozwalające zapobiec infekcji. Drugi sposób to transmisje krew-krew. Chodzi tutaj przede wszystkim o używanie tej samej igły przy braniu narkotyków. Najczęściej jednak do zakażenia dochodzi drogą kontaktów seksualnych. Podczas pojedynczego zbliżenia ryzyko przeniesienia wirusa może nie przeraża jakoś mocno, ale pamiętajcie, że losowanie odbywa się przy każdym jednym stosunku, a poza tym w tabeli podałem wartości uśrednione, bez dodatkowych czynników ryzyka. W niektórych sytuacjach mogą być dużo wyższe.

Aby lepiej zobrazować jak dużą mamy szansę na złapanie wirusa, przeprowadziłem prostą symulację. Poznajcie Karola i Karolinę. Karol jest nosicielem wirusa HIV, choć nie wie o tym, bo wirus bardzo często nie daje kompletnie żadnych objawów, lub daje objawy niespecyficzne, które łatwo można zignorować. Karol i Karolina zakochują się w sobie, wchodzą w związek, a potem lądują w łóżku. Klasyczna sytuacja. Załóżmy, że uprawiają wyłącznie stosunek waginalny, spotykają się mniej więcej dwa razy w tygodniu i za każdym razem dochodzi do jednorazowego zbliżenia bez prezerwatywy. Już przy tych dość łagodnych przecież założeniach szansa na złapanie wirusa przez Karolinę wynosi 8% w ciągu pierwszego roku związku, a po pięciu latach to już 34%.
Ale czasem nawet nie trzeba czekać tak długo. Posłuchajcie historii, jaką opowiedział mi doktor Paweł Jakubowski:
Rozmawiając o zakażeniu HIV, o tym wirusie, często kojarzymy, że to seks i to wielu partnerów/wiele partnerek. Nic bardziej mylnego! Wystarczy jedna osoba. I w ten sposób jedna z moich pacjentek w wieku 18 lat, kiedy pierwszy raz poszła do łóżka ze swoim chłopakiem, oczywiście nie wykonując ani testu jemu, ani sobie, bo była przecież dziewicą - to był jej pierwszy kontakt, uległa zakażeniu wirusem HIV podczas pierwszej swojej nocy, kiedy straciła dziewictwo. I tak została zakażona do końca życia. W związku z czym to, że mamy jednego partnera, wcale nie wyklucza, że możemy ulec zakażeniu.
MECHANIZM DZIAŁANIA WIRUSA
HIV to retrowirus, co oznacza, że kiedy już wejdzie do naszego organizmu, wplata swój materiał genetyczny w DNA komórek, przez co staje się bardzo trudny do namierzenia i zniszczenia. Dodatkowo HIV szczególnie upodobał sobie atakowanie komórek układu odpornościowego, konkretnie limfocytów CD4, czyli dokładnie tych, które powinny go zwalczać. Tymczasem zaatakowane białe krwinki stają się jego bezwolnymi zakładnikami, których wirus zamienia w fabryki do replikacji. Zainfekowane komórki mają tylko jedno zadanie: namnożyć wirusa HIV, a kiedy stają się już niepotrzebne, nasz terrorysta po prostu je zabija. To z tego powodu jest tak niebezpieczny, bo im więcej limfocytów wirus zdąży zniszczyć, tym słabsza będzie odporność osoby zakażonej. Niestety po infekcji wirus nie da nam żadnych objawów albo będą to objawy grypopodobne, więc osoba zakażona nie zorientuje się, że stała się nosicielem, a od tego momentu jej układ odpornościowy zacznie słabnąć. W skrajnych przypadkach może nawet dojść do tego, że zwykłe przeziębienie stanie się dla pacjenta dużym problemem. Po około 10 latach takiego upośledzania układu odpornościowego, gdy liczba limfocytów spadnie poniżej 200 komórek na milimetr sześcienny krwi, możemy powiedzieć, że wirus wywołał zespół nabytego niedoboru odporności, czyli zespół AIDS - najczęściej prowadzący do śmierci. To właśnie na zespół AIDS umarli Freddie Mercury albo Jenny z Forresta Gumpa. Niestety na wirusa HIV nie mamy jeszcze skutecznych leków. Ale w dzisiejszych czasach jesteśmy w stanie kontrolować infekcję, dzięki czemu osoby zakażone wracają do pełnego zdrowia. Co więcej długość ich życia często w ogóle nie odbiega od średniej społeczeństwa.
TERAPIA
Kontrola wirusa odbywa się za sprawą leków antyretrowirusowych, które blokują możliwość replikacji. To oznacza, że kiedy nasz zakładnik próbuje z całych sił wykonać swoje zadanie i rozmnożyć wirusa, leki mu na to nie pozwalają, a kiedy zakładnik umiera śmiercią naturalną, ginie jednocześnie jego terrorysta. Kiedy na jej miejsce trafiają nowe komórki, wirus nie ma już siły, by je zarazić - jest go po prostu za mało we krwi. To powoduje, że ilość zdrowych limfocytów rośnie, a odporność pacjenta znowu wraca do normy. Jeśli osoba zakażona rozpoczęła leczenie na odpowiednio wczesnym etapie, to może wieść zupełnie normalne życie i dożyć spokojnej starości w pełnym zdrowiu. Jedynym warunkiem jest wykonanie testu, a potem branie leków antyretrowirusowych do końca życia. Powiem nawet więcej. Osoby skutecznie leczone często osiągają tak zwaną niewykrywalność wirusa we krwi, a według tak zwanej zasady U=U, wirus niewykrywalny to jednocześnie wirus nieprzekazywalny.
W Polsce większość pacjentów podjęło skuteczne leczenie, dzięki czemu ich ryzyko transmisji niezależnie od metody spadło do zera lub prawie do zera. Oznacza to, że takie osoby mogą uprawiać seks bez prezerwatywy bez żadnych zahamowań, a nawet jeśli zdecydują się urodzić dzieci, czy korzystać z tej samej strzykawki podczas brania narkotyków, to nadal wszystko powinno być w porządku. To znaczy oczywiście wciąż nie powinni tego robić, bo nadal byłoby to bardzo nieodpowiedzialne... W końcu dzieci są strasznie wymagające finansowo.
Tomasz Markowski (osoba żyjąca z HIV):
Kiedy dostałem diagnozę HIV, to faktycznie moje życie początkowo się załamało, ale to z tego względu, że nie miałem wiedzy. Myślę, że to jest kluczowy aspekt, żeby mieć tę wiedzę i wiedzieć, jak faktycznie działa HIV, bo okazuje się, że to naprawdę nie jest nic strasznego. Jeżeli chodzi o samą terapię i w ogóle życie osób, które HIV mają - ono nie różni się od życia osób, które HIV nie mają. Na dobrą sprawę jedyna różnica to jest branie leków. W moim przypadku jest to jedna tabletka dziennie. Niektóre osoby mają na przykład dwie tabletki dziennie. Inne osoby korzystają z iniekcji, czyli zastrzyk w jeden czy drugi pośladek raz na dwa miesiące. I to właściwie tyle. Plus regularne wizyty u lekarza. Brzmi całkiem prosto.
Problem w tym, że leki antyretrowirusowe działają tylko w momencie próby replikacji wirusa, a więc jeśli HIV złapie jakąś komórkę, ale tym razem uzna sobie, że nie będzie zmuszał jej do pracy i pozwoli jej normalnie funkcjonować, to w gruncie rzeczy nic mu nie możemy zrobić. Nasz terrorysta nie złamał prawa. Będzie on sobie siedział uśpiony w tej komórce i czekał na moment, kiedy pacjent odstawi leki antyretrowirusowe. Wtedy dopiero się obudzi i znowu zacznie replikować.
Najczęściej takim rezerwuarem stają się długo żyjące komórki, takie jak komórki szpiku kostnego, bo organizm nie wymienia ich regularnie, a więc wirus może sobie spokojnie w nich siedzieć do końca życia. Na szczęście w takiej uśpionej formie nie narobi już żadnych szkód pacjentowi, a więc wystarczy brać leki antyretrowirusowe do końca życia, by już nigdy nie musieć przejmować się konsekwencjami zakażenia.
Niemniej kontrolowanie wirusa to jedno, a kompletne usunięcie go z organizmu to drugie. Jak więc wyleczono tych dziesięcioro pacjentów?
ODPORNOŚĆ NA HIV
Większość z nas musi chronić się przed zakażeniem wirusem HIV za pomocą prezerwatyw, testów albo PrEPu - wszystkie metody ochrony przed wszystkimi infekcjami wenerycznymi już wyjaśniłem w poprzednim materiale, więc polecam go sprawdzić. Ale istnieją na świecie ludzie, którzy nie muszą chronić się przed wirusem, bo mają naturalną odporność na niego zapisaną w swoich genach. Chodzi tu o mutację, która powoduje nie do końca poprawną budowę receptora CCR5, a więc receptora, którego HIV używa, by wejść do komórek. To tak jakby nasz terrorysta dobijał się do drzwi komórki, ale nie mógł przez nie przejść, bo zostały niepoprawnie zamontowane. Co prawda istnieją odmiany HIV, które potrafią poradzić sobie z tym problemem, ale zdecydowana większość będzie zmuszona pocałować klamkę. Niestety w zamian za tę odporność na HIV, osoby z mutacją są bardziej podatne na inne choroby i według badań żyją nieco krócej, także coś za coś [w tej kwestii potrzebne jest jeszcze więcej badań, by to potwierdzić]. W Europie około 1% społeczeństwa to homozygoty - czyli osoby posiadające dwie kopie zmutowanego genu, a to daje im pełną odporność na wirusa HIV. Z kolei od 4 do 16% społeczeństwa to heterozygoty z tylko jedną zmutowaną kopią genu i drugą normalną. Taka konfiguracja też daje pewną odporność na zakażenie - mniejszą niż przy homozygotach, ale wirus będzie musiał się przy tych osobach trochę bardziej nagimnastykować. No więc naukowcy pomyśleli, że może dobrym pomysłem na wyleczenie wirusa HIV byłoby wzięcie tych zmutowanych, odpornych komórek i przekazanie jej osobie HIV pozytywnej.
JAK WYLECZONO TYCH 10 PACJENTÓW
Krew powstaje w naszym szpiku kostnym, więc jeśli chcemy zmienić komuś skład krwi, powinniśmy przeszczepić mu właśnie szpik kostny. Dzięki temu nowo powstałe komórki będą już zawierały zmutowany gen. Problem w tym, że procedura przeszczepu szpiku to nie taka prosta sprawa. Najpierw trzeba znaleźć dopasowanego genetycznie dawcę, co już na tym etapie bardzo często sprawia ogromne trudności, a dodatkowo musiałaby to być jeszcze osoba z odpowiednią mutacją, co już w ogóle czyni poszukiwania karkołomnymi. Potem za pomocą agresywnej chemioterapii należy zniszczyć szpik kostny osoby chorej na HIV, co tak naprawdę kompletnie pozbawia jej całego układu odpornościowego, a często uszkadza też narządy. Potem, kiedy dojdzie już do przeszczepu szpiku, istnieje duże ryzyko odrzucenia lub powikłań, które czasem prowadzą nawet do śmierci. Cała ta procedura i ryzyko zdecydowanie nie są tego warte. Z perspektywy pacjenta dużo lepiej jest po prostu brać leki antyretrowirusowe nawet do końca życia, niż narażać się na taką operację. Wobec tego nie możemy stosować tej metody leczenia na szeroką skalę, a próbę podejmuje się wyłącznie u osób, które i tak przeszczepu szpiku potrzebują z powodu innych chorób.
Na przykład pierwszy wyleczony z HIV pacjent - nazywany pacjentem z Berlina - cierpiał na białaczkę i przeszczep był dla niego jedynym ratunkiem. Otrzymał go w 2006 roku od pacjenta homozygotycznego, a więc tego całkowicie odpornego na HIV i od tego czasu nie musiał już brać leków antyretrowirusowych w ogóle. Zupełnie uwolnił się od HIV. Niestety w 2020 roku białaczka powróciła i tym razem nie udało się jej pokonać. Zmarł w wieku 54 lat i do końca życia nie zaobserwowano u niego nawrotu HIV. To był przełom i od tego czasu wielokrotnie próbowano powtórzyć ten sukces, ale nie zawsze z dobrym rezultatem. Czasem przeszczep się nie przyjął, czasem HIV jednak powrócił albo pojawiały się inne komplikacje. Natomiast u łącznie 10 pacjentów udało się zrezygnować z leków antyretrowirusowych i dzisiaj uznawani są za wyleczonych z HIV.
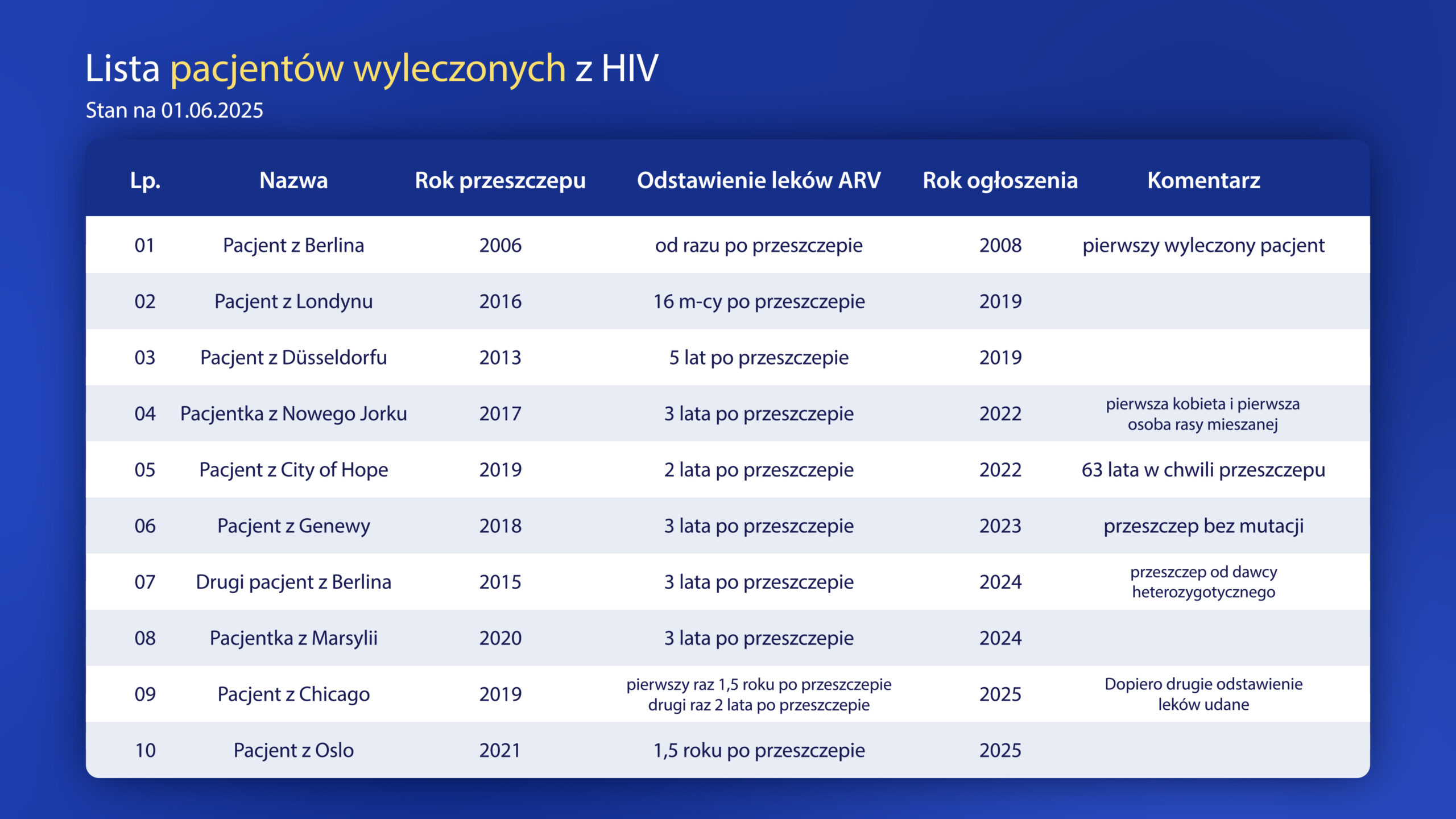
Szczególnie interesującym przypadkiem okazał się drugi pacjent z Berlina, któremu przeszczepiono szpik heterozygotyczny - a więc ten o tylko częściowej odporności, a jeszcze większym zaskoczeniem był pacjent z Genewy, który otrzymał szpik w ogóle bez mutacji. Mimo to u obu panów wirus nie powrócił, a naukowcy wciąż zastanawiają się, jakie mechanizmy zadziałały, szczególnie u tego ostatniego pacjenta.
Tak więc tę metodę leczenia możemy brać pod uwagę tylko w specyficznych okolicznościach, a nawet jeśli pacjent zakwalifikuje się do przeszczepu szpiku, wciąż musi liczyć na szczęście, by procedura się udała. Zdecydowana większość zakażonych będzie musiała żyć z wirusem do końca życia. Ale jak już udowodniłem zakażenie to nie koniec świata i z wirusem da się normalnie żyć. Trzeba tylko wiedzieć, że trafił do naszego organizmu, a więc polecam się testować, szczególnie, że w Punktach Konsultacyjno-Diagnostycznych można zrobić to szybko i za darmo. Więcej o metodach testowania, ale też ogólnie o sposobach zapobiegania zakażeniu wszystkimi chorobomi wenerycznymi mówiłem w poprzednim materiale, do którego teraz pojawia się wam odnośnik. Ja tymczasem dziękuję portalowi chorobyzakazne.pl za pomoc merytoryczną w realizacji kolejnego już materiału o infekcjach wenerycznych. A z mojej strony to już wszystko, do zobaczenia wkrótce, cześć!
Wybrane źródła:
Prawdopodobnie pierwsze zakażenie miało miejsce w okolicach dzisiejszej Kinszasy: Sharp PM, Hahn BH. Origins of HIV and the AIDS pandemic. Cold Spring Harb Perspect Med. 2011 Sep;1(1):a006841. doi: 10.1101/cshperspect.a006841. PMCID: PMC3234451. PMID: 22229120.
Ilość zakażeń w Polsce: https://aids.gov.pl/hiv_aids/450-2-2/
Osoby z mutacją są bardziej podatne na choroby i żyją krócej: https://www.sciencemediacentre.org/expert-reaction-to-mutated-ccr5-gene-and-mortality/
Ryzyka związane z przeszczepem szpiku: Penack O, Peczynski C, Mohty M, Yakoub-Agha I, Styczynski J, Montoto S, Duarte RF, Kröger N, Schoemans H, Koenecke C, Peric Z, Basak GW. How much has allogeneic stem cell transplant–related mortality improved since the 1980s? A retrospective analysis from the EBMT. Blood Adv. 2020 Dec 17;4(24):6283-6290. doi: 10.1182/bloodadvances.2020003418. PMCID: PMC7756984. PMID: 33351121
Informacje o wyleczonych pacjentach:
https://www.aidsmap.com/about-hiv/cases-hiv-cure (
https://www.aidsmap.com/news/mar-2025/two-more-people-hiv-may-be-cured-after-stem-cell-transplants
https://en.wikipedia.org/wiki/Adam_Castillejo
https://www.medicalbrief.co.za/bone-marrow-transplant-cures-french-hiv-patient/
https://www.eurekalert.org/news-releases/982276
https://www.aabb.org/news-resources/news/article/2024/02/27/city-of-hope-patient--achieves-hiv-remission-following-stem-cell-transplant
https://www.aidsmap.com/news/jul-2023/first-person-may-be-cured-hiv-after-stem-cell-transplant-without-ccr5-mutation
https://www.iasociety.org/news-release/worlds-seventh-hiv-cure-case-following-stem-cell-transplant-among-scientific
Źródła ryzyka zakażenia:
Abadie RB, Brown EM, Campbell JR, i in. Incidence and risks of HIV infection, medication options, and adverse effects in accidental needle stick injuries: a narrative review. Cureus. 2024;16(1):e51521.
Barré-Sinoussi F, Abdool Karim SS, Albert J, i in. Expert consensus statement on the science of HIV in the context of criminal law. J Int AIDS Soc. 2018;21(7):e25161.
https://www.aids.gov.pl/kampanie/1test.2zycia/strefadlakobiet/matkaidzieckoahiv.html
https://www.aidsmap.com/about-hiv/needlestick-injuries-discarded-needles-and-risk-hiv-transmission
Pozostałe źródła:
https://en.wikipedia.org/wiki/CCR5
https://www.nhs.uk/conditions/stem-cell-transplant/
https://nauka.uj.edu.pl/aktualnosci/-/journal_content/56_INSTANCE_Sz8leL0jYQen/74541952/152359577

